„HIV muss zurück auf die politische Agenda“
Von einem „Durchbruch“ und einem „100-prozentigen Schutz“ ist in den Medien die Rede. „Das neue Medikament ist besser, als es ein Impfstoff wäre“, findet der Virologe Prof. Dr. Hendrik Streeck. Gemeint ist ein innovativer Wirkstoff, der in Studien zur Prävention von HIV untersucht wird – zugelassen ist er hierfür bislang nicht. Er könnte künftig zu einem weiteren Symbol werden, das zeigt, wie sehr pharmazeutische Forschung die Welt zum Positiven zu verändern vermag. Doch das geht nur Hand in Hand mit der Politik.
Sind die aktuellen Daten zu einem innovativen HIV-Wirkstoff ein sogenannter „Vancouver-Moment“? Stehen sie für einen Durchbruch, mit dem die Menschheit das Immunschwächevirus weiter in seine Schranken weisen kann?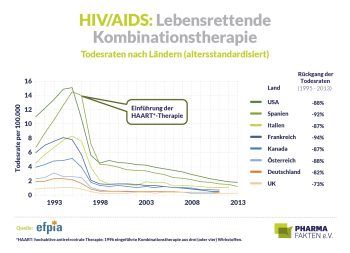 Wie einst bei der Welt-AIDS-Konferenz in Vancouver? Dort wurden 1996 Studiendaten präsentiert, wonach eine Kombination aus mindestens drei Wirkstoffen die Viruslast unter die Nachweisgrenze drückte. Damit war das Instrument entwickelt, aus einer HIV-Infektion eine chronische Erkrankung zu machen, die man tatsächlich überleben konnte (s. Grafik). Und nun scheint es – zur diesjährigen AIDS-Konferenz in München – als sei erneut ein Meilenstein erreicht: Im Fokus steht ein sogenannter Kapsid-Inhibitor. Mehr als 5.300 Frauen im Alter von 16 bis 26 Jahren in Südafrika und Uganda nahmen an der klinischen Studie teil. Das Ergebnis des Prüfpräparats: ein 100-prozentiger Schutz vor einer HIV-1-Infektion.
Wie einst bei der Welt-AIDS-Konferenz in Vancouver? Dort wurden 1996 Studiendaten präsentiert, wonach eine Kombination aus mindestens drei Wirkstoffen die Viruslast unter die Nachweisgrenze drückte. Damit war das Instrument entwickelt, aus einer HIV-Infektion eine chronische Erkrankung zu machen, die man tatsächlich überleben konnte (s. Grafik). Und nun scheint es – zur diesjährigen AIDS-Konferenz in München – als sei erneut ein Meilenstein erreicht: Im Fokus steht ein sogenannter Kapsid-Inhibitor. Mehr als 5.300 Frauen im Alter von 16 bis 26 Jahren in Südafrika und Uganda nahmen an der klinischen Studie teil. Das Ergebnis des Prüfpräparats: ein 100-prozentiger Schutz vor einer HIV-1-Infektion.
Es könnte der Beginn einer Wende sein: Seit Jahrzehnten beißt sich die globale Wissenschaftsgemeinschaft die Zähne an einem Impfstoff aus. Nun könnte womöglich kein Impfstoff, sondern ein antiretrovirales Medikament einen signifikanten Fortschritt in Sachen Prävention bringen. „Das neue Medikament ist besser, als es ein Impfstoff wäre“ – so zitiert die Frankfurter Allgemeine Zeitung den Virologen Prof. Dr. Hendrik Streeck. Antonio Flores von der Organisation „Ärzte ohne Grenzen“ in Südafrika sagte laut n-tv: „Das ist ein ‘Gamechanger’, ein Durchbruch im Kampf gegen die HIV-Epidemie.“ Noch muss der Wirkstoff alle Prüfungen positiv abschließen und den Zulassungsprozess erfolgreich durchlaufen. Doch wenn das gelingt, könnte er künftig entscheidend dazu beitragen, dass die HIV/AIDS-Krise bis 2030 beendet wird – so wie es sich UNAIDS, ein Programm der Vereinten Nationen, vorgenommen hat.
Zweimal jährliche HIV-PrEP mit 100 Prozent-Schutzwirkung?
Neben hochwirksamen Medikamenten zur Therapie und schnellen, bezahlbaren Tests zur Diagnose gibt es zwar bereits die Möglichkeit der Präexpositionsprophylaxe (PrEP), um einer Infektion vorzubeugen. Doch eine Schutzwirkung von 100 Prozent erreicht sie nicht – und es bedarf einer regelmäßigen Einnahme. Und genau das ist eine Herausforderung – nicht nur für Menschen in Deutschland, sondern gerade auch in Regionen wie Afrika. Mit dem neuartigen Kapsid-Inhibitor hingegen soll künftig eine zweimal jährliche Spritze ausreichen: Für viele dürfte das deutlich einfacher, diskreter sein.

Es laufen weitere Untersuchungen mit dem Wirkstoff – etwa mit Transpersonen oder Männern, die Sex mit Männern haben. Fallen diese ebenfalls positiv aus, plant Hersteller Gilead Sciences Zulassungsanträge für diese neue PrEP zu stellen. Das forschende biopharmazeutische Unternehmen hat bereits eine Strategie entwickelt, mit der es dazu beitragen will, dass das Präparat nach etwaiger Zulassung überall auf der Welt verfügbar wird. Dazu gehören etwa freiwillige Lizenzvergaben, die es anderen Firmen erlauben, ein Arzneimittel trotz Patentschutz in ressourcenbeschränkten Ländern kostengünstig zu produzieren und zu vertreiben.
HIV: Verstärktes politisches Engagement notwendig
HIV/AIDS bis 2030 beenden? Die Wissenschaft hat ihre Hausaufgaben gemacht – rein medizinisch gibt es schon heute keinen Grund, warum dieses Ziel nicht zu erreichen sein sollte. Neben der Industrie sind die Regierungen gefragt. Das gilt auch für die Bundesrepublik: „Die Infektionszahlen in Deutschland steigen, die Diagnoserate stagniert bei 90 Prozent“, heißt es seitens Gilead. Laut Robert Koch-Institut (RKI) haben sich 2023 geschätzt 2.200 Menschen neu mit dem Immunschwächevirus angesteckt. HIV/AIDS betreffe, so Gilead, „verstärkt vulnerable Gruppen wie Menschen mit Migrations-/ Fluchterfahrung, intravenös Drogengebrauchende und Obdachlose. Gleichzeitig infizieren sich immer mehr Heterosexuelle, darunter allein über 300 Frauen im Jahr 2022.“ Diese Situation erfordere „ein verstärktes politisches Engagement und konkrete gesamtgesellschaftliche Maßnahmen.“ Vor dem Hintergrund der Welt-AIDS-Konferenz hat das Biopharmaunternehmen daher einen „Nationalen Aktionsplan HIV“ vorgelegt – und konkrete Handlungsempfehlungen erarbeitet:
- Prävention priorisieren: „Über Themen wie HIV, sexuelle Gesundheit und Safer-Sex-Praktiken muss stärker aufgeklärt werden. HIV-Aufklärung sollte unserer Ansicht nach deshalb in das geplante ‚Gesetz zur Stärkung der öffentlichen Gesundheit’ aufgenommen werden. Es braucht zudem gesamtgesellschaftliche Awareness-Kampagnen zur Entstigmatisierung und Aufklärung – insbesondere über soziale Medien“, fasst Nicole Stelzner, Senior Director Government Affairs bei Gilead, zusammen. Auch müsse der „Zugang zu präventionsdienlichen medizinischen Innovationen“ sichergestellt werden, heißt es in dem Papier. Dazu gehört der verstärkte Einsatz der PrEP.
- Früherkennung ausweiten: Notwendig ist eine „Ausweitung der Screening- und Testangebote, um eine frühzeitige Diagnose zu ermöglichen“, sagt Stelzner. „Regelmäßige HIV-Test-Angebote sollten in allgemeinen

HIV: Verstärktes politisches Engagement notwendig © Tatiana auf Pixabay.com Gesundheitsuntersuchungen für Personen ab 35 Jahren integriert werden. Einheitliche Testangebote braucht es auch für Geflüchtete“. Zudem „empfehlen wir die Untersuchung der Risiken einer potenziellen Resistenzentwicklung bei HIV-Therapien und der Auswirkungen von Verhaltensänderungen durch die Einnahme von PrEP.“
- Innovationen zur Sicherung der Versorgung fördern: Kritik übt Gilead an dem hiesigen Arzneimittel-Bewertungsverfahren („AMNOG“). „Seit fast zehn Jahren hat kein HIV-Arzneimittel im frühen Nutzenbewertungsprozess einen Zusatznutzen erhalten“, macht Stelzner deutlich. „Einige Produkte sind aufgrund der AMNOG-Hürde nicht auf dem deutschen Markt eingeführt worden, was die Therapiewahl in Deutschland im Vergleich zu anderen Ländern einschränkt.“ Betroffen ist davon auch jener Wirkstoff, der momentan als potenzielle neue PrEP-Methode in den Schlagzeilen ist. In der EU und den USA ist er bereits für die Behandlung von HIV-Patient:innen zugelassen, bei denen andere Medikamente aufgrund von Resistenzen nicht mehr wirken – hierzulande ist er jedoch nicht regulär verfügbar. Dem AMNOG-Verfahren gelingt es aufgrund einer starren Bewertungsmethodik allzu oft nicht, den Zusatznutzen von Innovationen zur erkennen und zu honorieren – letztlich leiden darunter die Patient:innen (s. Pharma Fakten).
„HIV muss zurück auf die politische Agenda“, fordert Gilead. „Wir appellieren daher an alle politischen Entscheidungsträger, sich aktiv für die Umsetzung eines ´Aktionsplans HIV` einzusetzen. Nur durch gemeinsame Anstrengungen, einen holistischen Ansatz und konzertiertes Handeln kann HIV im Sinne der UNAIDS-Ziele bis Ende 2030 beendet werden.“ Denn was bringt medizinischer Fortschritt, wenn er es nicht in die Versorgung schafft? Richtig: nichts. Auch für den sich noch in der klinischen Prüfung befindlichen Kapsid-Inhibitor gilt: Die im Studiensetting gezeigte 100-prozentige Schutzwirkung wird er nur dann entfalten können, wenn er den Menschen weltweit auch tatsächlich zur Verfügung steht.
Quelle: https://pharma-fakten.de




Schreibe einen Kommentar